Kāpēc vispār sāk sāpēt?
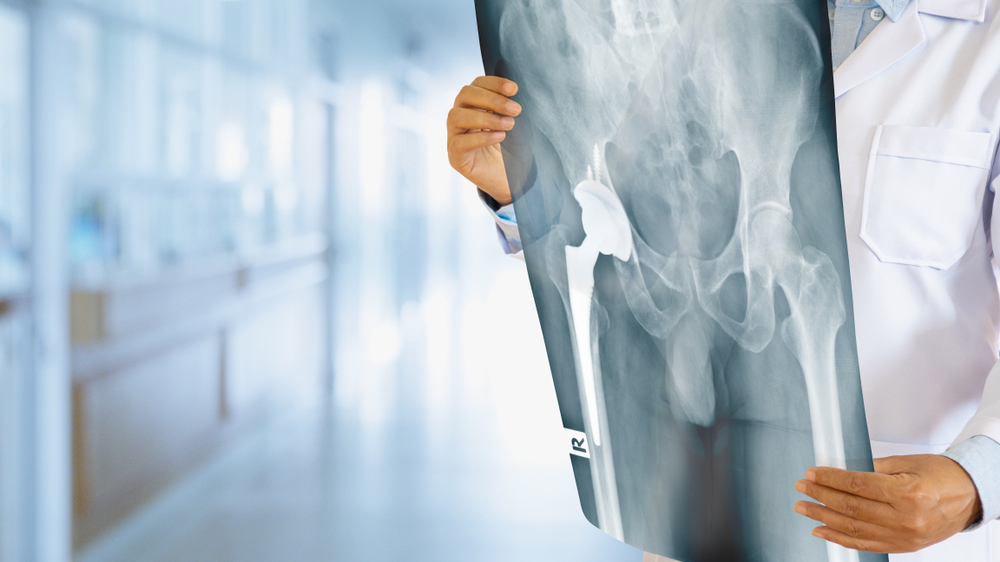
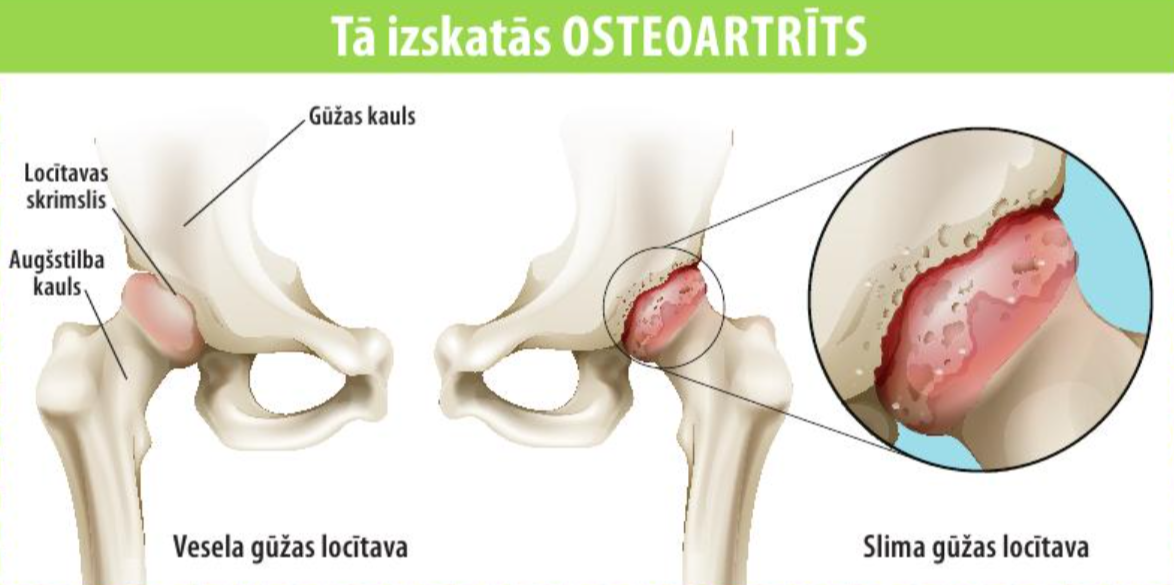
Pie vainas var būt deģeneratīvais osteoartrīts – gūžas locītavas saslimšana, kas saistīta ar vispārēju ķermeņa novecošanu, un tā biežāk skar cilvēkus pēc 50 gadu vecuma. Nodilstot skrimšļiem gūžas locītavā, tie vairs nesargā locītavu kaulus no tiešas, savstarpējas saskares, tas arī rada sāpes un iekaisumu. Aplūkojot rentgenuzņēmumā, veselā locītavā starp kauliem ir šaura šķietami tukša josla. Šī josla ir skrimslis. Osteoartrīta bojātā locītavā rentgenuzņēmumā kauli atrodas līdzās, un starp tiem nav šīs tukšās joslas.
Pacienti, kuriem mēs ārstējam deģeneratīvo osteoartrītu, mēdz būt arī daudz jaunāki. Kādreiz jau 30 gadu vecumā gūžas locītavas ir pilnīgi sabrukušas, bet vienlaikus tas neizslēdz variantu, ka cilvēkam 80 gados ir pilnīgi veselas locītavas. Tāpat mēs dažreiz redzam, ka pacientam ir visi iespējamie riska faktori un locītavai jau sen būtu jāsāp, bet – tā nesāp. Turpretī citam viss ir normas robežās, bet locītavas sāp. Katrs gadījums ir individuāls, un vienmēr pastāv kaut kādi papildu apstākļi, kādēļ tā notiek.
Vienlaikus nevar izslēgt arī mugurkaulāja saslimšanas, kuru laikā viena no pavadošajām sūdzībām ir sāpes ceļu un gūžas locītavās. Pavisam neliela grupa ir onkoloģiskie pacienti, kuriem slimība ieperinās gūžas locītavā. Tie mēdz būt gados jauni cilvēki vai tie, kuriem sāpes parādījušās pēkšņi bez jebkādas iepriekšējas brīdināšanas.
Osteoartrītu var izraisīt ne vien dabīgs novecošanas process, bet arī locītavu pārslodze. Tātad palielināts ķermeņa svars un biežas, monotonas, vienveidīgas kustības ikdienā.
Šos riska faktorus mainīt ir grūti, bet ne neiespējami. Tomēr ir arī lietas, ko nav iespējams mainīt. Piemēram, iedzimtība – kā cilvēkam dzīves laikā attīstījušies kauli un cik skrimšļi ir noturīgi pret slodzi. Tāpat arī dzimumam ir nozīme – ar osteoartrītu biežāk slimo sievietes. Turklāt sāpes locītavās var izraisīt arī citas autoimūnās slimības – reimatoīdais artrīts, podagra un psoriāze.
Kā atklāj?
Lai diagnosticētu osteoartrītu, pietiek ar standarta rentgenogrammu, kas ir plaši pieejama un lēta izmeklēšanas metode. Par apstarošanas riskiem nav jāuztraucas, jo mūsdienīgām radioloģiskajām iekārtām starojums ir neliels, un tam nav paliekošu seku nākotnē. Lai noskaidrotu, vai cilvēkam ir osteoartrīts, veic parasto rentgenogrammu iegurnim un gūžas locītavai, bet ceļu locītavai – taisno un sānu projekciju.
Ļoti retos gadījumos nepieciešams veikt datortomogrāfiju, vēl retāk – magnētisko rezonansi. Rentgens ir tas, uz ko varētu balstīt šo diagnozi, plus pacienta klīniskās sūdzības – sāpes, stīvums un kustību ierobežojumi. Ja tu vēlies saņemt valsts apmaksātu traumatologa konsultāciju, jāvēršas pie ģimenes ārsta, kas, izvērtējot tavu situāciju, pieņems lēmumu par radioloģisko izmeklējumu nepieciešamību, kurus veic ambulatori, un pēc tam jādodas pie traumatologa.
Osteoartrīts ir hroniska slimība, kas attīstās pakāpeniski, gadu gaitā.
Nav tā, ka vakar tu biji vesela un šodien tik slima, ka jāveic locītavas operācija. Ārsta praksē mēs redzam, ka pacientam ir nelielas sūdzības, bet viņš ar tām var sadzīvot. It īpaši, ja ir ar mieru kaut ko mainīt līdzšinējā ikdienā, sekojot ortopēda norādījumiem, iespējams dzīvot tādā pašā situācijā bez pasliktināšanās pat piecus vai desmit gadus. Turpretī, ja sāpes ir pēkšņas, kad pacients saka: «Man tiešām sāp divas nedēļas un agrāk nekad tādu sāpju nav bijis!», tad rodas jautājums, vai tik tas nav audzējs, kas sācies gūžas locītavā. Diemžēl gadās arī tā.
Kā atvirzīt operāciju?
Protams, vislabāk būtu, ja osteoartrīts vispār nesāktos. Tāpēc, Vita, cilvēkam jābūt aktīvam, jo kauliem un locītavām vajadzīga samērīga slodze, lai tos uzturētu veselus.
Ja nav slodzes, kauli un locītavas kļūst mīksti un slikti tolerē jebkādu slodzi.
Ne velti speciālisti runā par 7000–10 000 soļiem, kas ik dienu būtu jānoiet. Tas ir pietiekami, lai kauls pielāgotos tām funkcijām, kas tam jāveic. Jo kauls ir dzīva struktūra, kas desmit, piecpadsmit gadu laikā pārveidojas.
Nākamā lielā lieta, ko tu vari pamainīt, ir svars. Padomā, cik daudz tavām locītavām jānes. Nezinu, kāds ir tavs augums, taču ikdienā redzu, ka lielai daļai osteoartrīta pacientu ir liekais svars. Un, jo lielāks svars jānes, jo locītavām grūtāk. Ja osteoartrīts ir jau sācies, protams, jāturpina tieši tas pats.
Citādi var sanākt apburtais loks: cilvēkam sāk sāpēt locītavas, tādēļ viņš nevar kustēties, fiziskā slodze samazinās, svars pieaug, locītavas kļūst vēl sliktākas.
Nē, par spīti tam, ir jāmēģina kustēties! Viens no pamatfaktoriem, lai osteoartrīts neprogresētu tik ātri, ir tieši fiziskās aktivitātes. Nav runa par skriešanu, bet par staigāšanu, nūjošanu, peldēšanu. Ziemā var ieteikt arī slēpošanu, tikai nevajadzētu laisties lejā no kalna, bet slēpot ar distancenēm pa mežu. Tāpat nevajadzētu lēkt ar lecamauklu vai skriet pa trepēm kā jaunībā, jo locītavām nepatīk vertikāla slodze. Kamēr slodze ir bez papildu gravitācijas pārvarēšanas, locītavas jūtas komfortabli. Vēl noteikti jānodarbojas ar ārstniecisko vingrošanu. Locītava ir pasīvs elements, un locītavas kaulus kustina apkārtesošie muskuļi. Tie jānostiprina, lai labi strādātu.
D vitamīns un uztura bagātinātāji
Ļoti svarīga ir kaulu vispārējā veselība, un par to gadā arī D vitamīns. Savā praksē redzu arī divdesmitgadīgus un trīsdesmitgadīgus cilvēkus, kam D vitamīna koncentrācija asinīs ir pat viencipara skaitlis, lai gan jābūt vismaz 30 nanogramiem mililitrā, ideālajā variantā
50 ng/ml. Viņiem jau ir sāpes mugurā, plecos un gūžās. Bet – tiklīdz normalizē D vitamīna līmeni asinīs, daudzas no šīm problēmām vienkārši izgaist. It īpaši tas svarīgi, kad cilvēks sasniedz piecdesmit, sešdesmit gadu vecumu un mainās vielmaiņa, turklāt sievietēm šajā laikā iestājas menopauze un hormonālās izmaiņas ir ļoti izteiktas.
Ja osteoartrīta izraisītājas ir citas slimības, piemēram, reimatoīdais artrīts, psoriāze, podagra, obligāti jāārstē pamatslimība. Šobrīd pieejami labi imūno atbildi koriģējošie medikamenti, kas domāti autoimūno slimību ārstēšanai, un, tos lietojot, arī daudzas locītavu problēmas atrisinās.
Nākamais solis ir dažādu uztura piedevu lietošana. «Tikai kuras lai aptiekā iegādājos?!» tu jautā.
Atceries: ja kāds ražotājs sola, ka viņa uztura piedeva ir unikāla, labāka par citām un izglābs tevi no osteoartrīta, tad, vadoties pēc starptautiskajām medicīniskajām vadlīnijām, šādu zinātnisku pierādījumu nav.
Tomēr nevaru arī apgalvot, ka uztura bagātinātājiem nebūtu nekādas nozīmes – ir pacienti, kuriem pēc to lietošanas sāpes locītavās mazinās. Tiesa, šos preparātus nedrīkst lietot nepārtraukti, jo organisms pie tiem pierod un vairs nav vajadzīgā efekta.
Spieķim JĀ
Lai mazinātu sāpes un atslogotu slodzi gūžas locītavās, slimības paasinājuma brīžos, kas parasti notiek pavasarī un rudenī, nekautrējies lietot spieķi. Tev arī jāsaprot, ka osteoartrīta gadījumā, lai sāpošo gūžas locītavu varētu pasaudzēt, organisms automātiski dod slodzi uz citu locītavu, pakļaujot arī to deformācijas riskam. Bieži vien cieš ceļu locītavas. Sāpes tajās izraisa locītavas deformācija, kuras rezultātā celis izgriežas uz ārpusi vai iekšpusi. Šajā gadījumā saišu un muskuļu aparāts vairs nespēj noturēt kāju precīzi taisnu. Jo kāja vairāk deformējas, jo tā vairāk sāp. Daļai pacientu šādā gadījumā palīdz ortozes – ārēja fiksatora – valkāšana. Ortozes mēdz būt gan elastīgas, gan stingras, bet tās ir pašai jāizmēģina, lai saprastu, kura piemērotāka.
Progresējot izmaiņām gūžas locītavā, pievienojas muguras jostas daļas un iegurņa deformācija – tādā veidā organisms mēģina samazināt kustības sāpošajā locītavā.
Ja arī tiek veikta gūžas locītavas endoprotezēšana, šīs muguras deformācijas ir ļoti grūti izmainīt, nepieciešama ārstnieciskā vingrošana un fizioterapija līdz pat gadam vai ilgāk… Un ne vienmēr izmaiņas ir atgriezeniskas.
Tabletītes un špricītes
Pretsāpju tabletes ir vienkāršākais veids, kā īsā laikā atbrīvoties no sāpēm. Tomēr jāatceras, ka tā nedrīkst būt ilgtermiņa terapija. Ir vairākas medikamentu grupas, kas iedarbojas kā pretsāpju līdzekļi. Populārākie ir nesteroīdie pretsāpju līdzekļi, kuri diemžēl var izraisīt vairākas blaknes – gremošanas trakta gļotādas iekaisumu, var būt kuņģa vai zarnu asiņošana, paaugstinās asinsspiediens. Paracetamols ir citas klases medikaments, tam nav šo blakusparādību.
Ja aknas ir veselas, tad paracetamols būtu izvēle numur viens, pie gūžas sāpēm lieto pa 500 mg četras reizes dienā.
Bieži vien jebkuru sāpju gadījumā cilvēki izvēlas ibumetīnu, jo tas ir lēts un to var iegādāties bez receptes… Tomēr arī blakņu ibumetīnam ir diezgan daudz.
Populārs ir arī recepšu medikaments diklofenaks, kuru var ierindot vienā kategorijā ar ibumetīnu, bet iedarbība ir būtiski stiprāka. Arī šim medikamentam ir garš blakņu saraksts, pat gastrīts un asiņojoša kuņģa čūla.
Daudz labāki ir selektīvie COX-2 inhibitori, saukti par koksibiem. Selektīvie nesteroīdie pretiekaisuma līdzekļi ir izstrādāti, lai iedarbotos uz vienu konkrētu enzīmu COX-2, kurš ir atbildīgs par iekaisuma un sāpju veidošanos, un to bloķētu. Šiem līdzekļiem ir mazāk blakņu, un tie ir ļoti piemēroti pacientiem, kuri medikamentus lieto daudz un nekontrolēti, vai tiem, kam ir, piemēram, vārīgs kuņģis un zarnas. Tādi preparāti ir, piemēram, etorikoksibs (Arcoxia, Bericox, citi) un celekoksibs (Celebrex), ārsts izraksta recepti. Šos medikamentus drīkst lietot ilgstošāk.
Neurontin, kura sastāvā ir aktīvā viela gabapentīns, ir centrālās nervu sistēmas iedarbības medikaments, kam nav blakusparādību no kuņģa un zarnu puses, tas nerada asinsspiediena maiņu un ūdens aizturi organismā, taču tam nav arī tik spēcīga pretsāpju efekta.
Ārstēšanās ar zālēm ir ļoti rūpīgi jāizplāno, tas ir nopietns process, un nepieciešama pacienta līdzestība, tikai tad var cerēt uz panākumiem.
Visi nesteroīdie pretiekaisuma līdzekļi nav vienādi!
- Kopējais. To galvenā misija ir pretsāpju, pretdrudža un pretiekaisuma iedarbība. Nesteroīdie pretiekaisuma līdzekļi spēj kavēt prostaglandīnu sintēzi un arī enzīma ciklooksigenāzes darbību.
- Kas ir prostaglandīni? Bioloģiski aktīvas vielas, un tām ir dažādas lomas – gan organismam nepieciešamas, gan nevēlamas. Viena no nevēlamajām ir sāpju, drudža un iekaisuma veicināšana. Ir atklāti vismaz divi ciklooksigenāzes izoenzīmi. Pirmais ciklooksigenāzes izoenzīms COX-1 rūpējas par normālu gļotādas stāvokli, trombocītu funkciju, nieru asinsriti. Otrais COX-2 nodrošina iekaisuma veidošanos, tātad veicina drudzi un sāpes. Kavējot abus šos izoenzīmus, medikaments ne tikai samazina iekaisumu, bet arī rada traucējumus gremošanas traktā (bojā gļotādu) un nieru darbībā.
- Neselektīvie nesteroīdie pretiekaisuma līdzekļi. Iedarbojas gan uz enzīmu COX-1, gan uz enzīmu COX-2. Tādi ir aspirīns, ibuprofēns, diklofenaks, ketoprofēns, meloksikams, naproksēns un oksaprozīns.
- Selektīvie nesteroīdie pretiekaisuma līdzekļi. Iedarbojas un bloķē tikai enzīmu COX-2. Šiem līdzekļiem ir mazāk blakņu. Tādi ir etorikoksibs un celekoksibs.
Varbūt špricīti?
Osteoartrīta sāpju mazināšanā labs līdzeklis ir arī medikamentozās injekcijas locītavā. Tās sniedz ātru efektu, bet – šī metode visiem var nepalīdzēt. Laika gaitā pierādījies, ka vislabāk darbojas tieši hormonu preparātu injekcijas – biežāk lieto deksametazonu vai metilprednizolonu, kas atvieglo situāciju uz vairākiem, pat uz sešiem mēnešiem. Bet šai metodei ir arī negatīvā puse. Intensīvi lietojot kortikosteroīdu preparātus, bojātais skrimslis, ko mēs gribam pasaudzēt, kļūst vēl mīkstāks. Tāpēc gada laikā vienā gūžas locītavā drīkst veikt trīs injekcijas. Tas neatstāj smagas paliekošas sekas.
Vai hormonu špricītes aptur osteoartrīta progresēšanu? Drīzāk nē, bet – atvieglo akūtos simptomus, mazina iekaisumu un sāpes.
Ir vēl citi medikamenti, kurus var injicēt locītavā. Tie ir dažādi hialuronskābes preparāti – tā sauktās smērvielas. Izvēlēties šo metodi ir katra speciālista ziņā, daļai pacientu tā ļoti labi palīdz.
Locītavā var injicēt arī no paša pacienta asinīm iegūtu materiālu, kas ir ar augšanas faktoriem jeb trombocītiem bagātināta plazmas (PRP) injekcija. Pozitīvi, ka tā principā neizraisa alerģiskas reakcijas. Vai plazmas potes simtprocentīgi palīdz? Visdrīzāk – nē. Kas vienam strādā, otram var nestrādāt. Šīs injekcijas nav arī lētas – no 200 līdz 250 eiro par vienu špricīti.
Pirmās pazīmes, ka gūžai varētu būt osteoartrīts:
- Gūžas locītavas rotācijas spēju zudums.
- Grūtības vai nespēja noliekties, lai uzvilktu un novilktu apavus.
- Sāpes kustoties, ejot, kāpjot.
- Stīvums un ķeršanās gūžas locītavā.
- Klibošana.
- Simptomu intensitāte var mainīties no sajūtas, ka viss pārgāja, līdz ļoti izteiktiem traucējumiem.